Bi kịch của bệnh di truyền
Cuộc trò chuyện giữa tôi và Thơm – mẹ của hai bé gái liên tục bị ngắt quãng bởi tiếng khóc và tiếng gào. Đứa lớn 9 tuổi, gầy nhẳng, đầu nhỏ hơn bình thường, vùng vẫy không chịu đứng yên. Cô em gái 7 tuổi, lặng lẽ bám theo bà ngoại, ánh mắt ngơ ngác. Cả hai đều chung một chẩn đoán: chậm phát triển, đầu nhỏ. Đến nay, các bé chưa biết nói, giao tiếp duy nhất là qua tiếng khóc và những cử động vô thức.
“Sinh ra là hộp sọ nhỏ, không phát triển được. Các cháu không biết gì để mà đi học, nói cũng chưa biết nói. Cả nhà đều vất vả, lúc nào cũng phải túc trực, không rời mắt” – Bà Thoa, mẹ chị Thơm chia sẻ.
Gia đình chị Thơm tìm đến Trung tâm di truyền lâm sàng và hệ gen, Bệnh viện Đại học Y Hà Nội – không phải để chữa bệnh, mà để tìm câu trả lời: Tại sao? Và liệu có nên sinh thêm con nữa không?
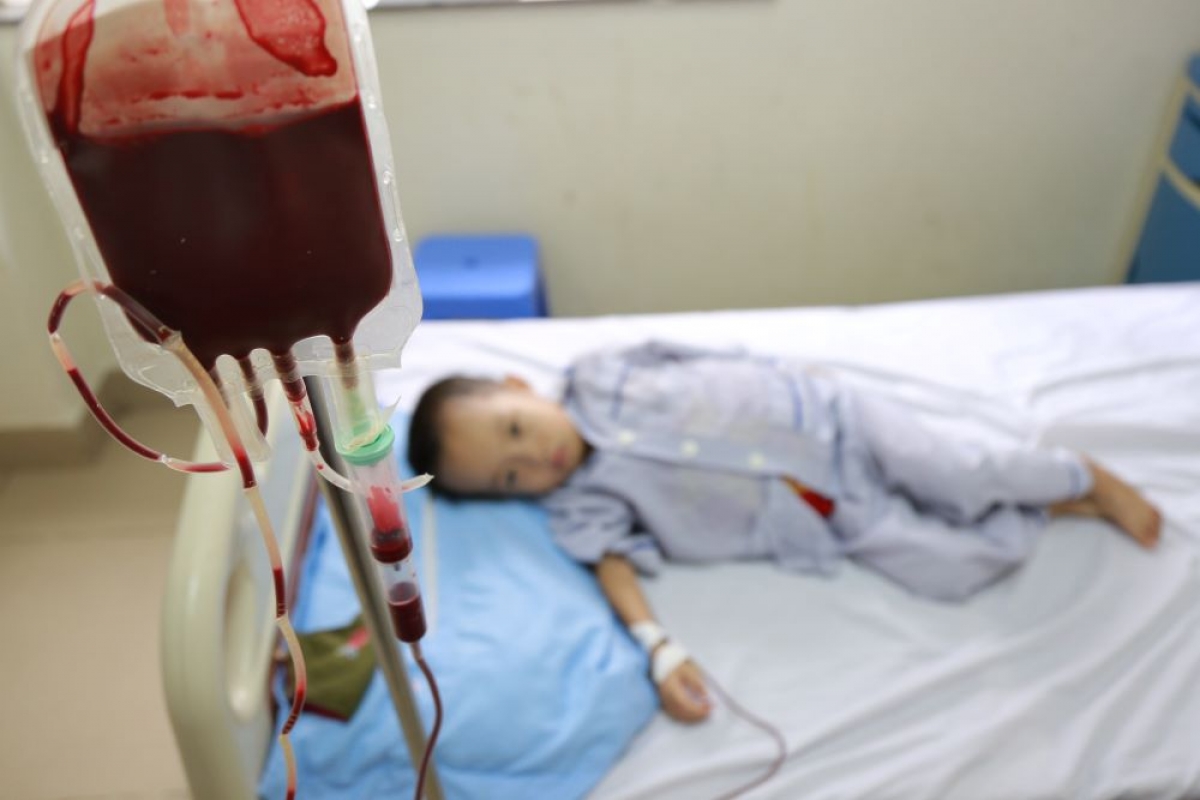
Tại Viện Huyết học – Truyền máu Trung ương, hai chị em Hương và Nguyễn (quê Bắc Giang) đang điều trị bệnh Thalassemia – tan máu bẩm sinh. Cả bố mẹ đều khỏe mạnh, không ai biết rằng họ cùng mang gen lặn gây bệnh.
“Hương học lớp 5, mỗi tháng lên viện truyền máu một lần. Nguyễn lớp 2, mới 21kg, cũng phải truyền máu đều. Khổ lắm, mệt mà vẫn phải học, vẫn phải lớn” – Bà ngoại của hai cháu kể.
Tại sao bố mẹ khỏe mạnh con lại mang bệnh?
Theo PGS.TS Lương Thị Lan Anh – Trưởng Bộ môn Y sinh học di truyền, Trường Đại học Y Hà Nội, có ba nhóm nguyên nhân chính lý giải cho hiện tượng “bố mẹ khỏe – con lại bệnh”:
- Liên quan đến vật liệu di truyền
Có những đứa trẻ mắc bệnh do đột biến gen tự phát, xảy ra ngẫu nhiên trong quá trình tạo trứng, tinh trùng hoặc phát triển phôi thai. Bố mẹ không mang gen bệnh, không có tiền sử gia đình, nhưng con vẫn mắc do lỗi trong quá trình phân chia tế bào.
“Ví dụ điển hình là hội chứng Down – do có thêm một nhiễm sắc thể số 21. Đây là loại đột biến không di truyền, mà mới phát sinh trong quá trình tạo phôi” – PGS.TS Lương Thị Lan Anh cho biết
Một số bệnh điển hình: Hội chứng Down; Bệnh máu khó đông (khoảng 20% do đột biến mới); Loạn dưỡng cơ Duchenne.
Bố mẹ mang gen lặn – con bị bệnh khi cả hai gen cùng gặp nhau
Trong cơ thể mỗi người đều có thể mang một số gen bệnh tiềm ẩn nhưng không biểu hiện ra ngoài. Nếu cả bố và mẹ cùng mang một gen bệnh giống nhau, khi kết hợp với nhau trong quá trình thụ thai, con có thể nhận cả hai bản sao gen lỗi đó và mắc bệnh.
PGS.TS Lan Anh giải thích: “Người mang gen bệnh lặn thường không biểu hiện triệu chứng, do gen lành lấn át gen bệnh. Tuy nhiên, nếu cả hai bố mẹ đều mang gen bệnh, nguy cơ con bị bệnh là 25%, nguy cơ con mang gen bệnh (nhưng không biểu hiện) là 50%.”
Ví dụ thường gặp: Thalassemia (tan máu bẩm sinh): một trong những bệnh di truyền phổ biến nhất tại Việt Nam, tỷ lệ người mang gen bệnh lên tới 15%. Thiếu men G6PD: khiến hồng cầu dễ vỡ, gây thiếu máu cấp nếu ăn phải thực phẩm hoặc dùng thuốc chống chỉ định. Teo cơ tủy sống (SMA): bệnh lý thần kinh vận động nặng, có thể gây tử vong nếu không điều trị sớm. Rối loạn chuyển hóa bẩm sinh: như Phenylketonuria (PKU), gây tổn thương trí tuệ.

Di truyền trội và liên kết giới tính – biểu hiện không đồng đều
Một số gen bệnh trội, nhưng biểu hiện muộn hoặc không hoàn toàn. Trẻ có thể mang gen mà không có triệu chứng cho đến khi lớn lên. Ngoài ra, một số bệnh lại liên quan đến nhiễm sắc thể X – thường chỉ biểu hiện ở con trai.
“Có những bệnh trội, đứa trẻ lúc nhỏ bình thường, càng lớn mới biểu hiện bệnh. Hoặc bệnh chỉ xảy ra ở con trai – như hội chứng Fragile X hay loạn dưỡng cơ Duchenne.” – PGS.TS Lan Anh
Đặc biệt, bố mẹ có thể đã từng sinh con khỏe mạnh trước đó, nên rất bất ngờ khi đứa con sau mắc bệnh – điều này càng khiến các gia đình chủ quan và thiếu chuẩn bị.
- Tác động từ môi trường trong quá trình mẹ mang thai
Không phải mọi dị tật hay rối loạn phát triển ở trẻ đều bắt nguồn từ gene. Trong nhiều trường hợp, môi trường sống của người mẹ trong quá trình mang thai – từ chất độc hại, thuốc men, mỹ phẩm cho đến virus – đều có thể ảnh hưởng trực tiếp tới sự phát triển của thai nhi.
“Ngay cả khi bố mẹ hoàn toàn khỏe mạnh, nhưng người mẹ tiếp xúc với độc chất hoặc mắc bệnh truyền nhiễm trong thai kỳ – thai nhi vẫn có thể bị tổn thương, dẫn đến dị tật bẩm sinh hoặc chậm phát triển” – PGS.TS Lương Thị Lan Anh cho biết
Tiếp xúc với độc chất như chì trong sơn cũ, dung môi công nghiệp hoặc sử dụng đồ nhựa kém chất lượng để ngoài nắng (sinh ra chất BPA) có thể gây rối loạn nội tiết và ảnh hưởng đến giới tính, thần kinh của thai.
Nhiều thai phụ dùng thuốc trị mụn chứa vitamin A liều cao hoặc mỹ phẩm làm trắng da không rõ nguồn gốc trong giai đoạn chưa biết mình mang thai mà không hay rằng các chất này có thể gây dị tật tim, não, thận cho thai nhi.
Trong khi đó, virus cúm A nặng hay virus Zika nếu mẹ mắc trong 3 tháng đầu thai kỳ – thời điểm hình thành các cơ quan quan trọng – có thể dẫn đến não nhỏ, đầu nhỏ, chậm phát triển trí tuệ, và những hệ lụy suốt đời cho trẻ.
Nói cách khác, ngay cả khi không mang gen bệnh, sự thiếu kiểm soát trong môi trường sống của người mẹ vẫn có thể là nguyên nhân khiến một đứa trẻ chào đời không lành lặn như mong đợi.
- Bệnh lý di truyền đa nhân tố (gene + môi trường)
Có những bệnh không thể quy kết hoàn toàn cho gene hoặc môi trường mà là sự kết hợp của cả hai yếu tố. Đây là nhóm bệnh khó dự đoán, khó phòng tránh và ngày càng được quan tâm.
“Một ví dụ điển hình là rối loạn phổ tự kỷ. Không có một gen đơn lẻ nào gây bệnh, mà có thể là hàng loạt gen phối hợp với các tác nhân môi trường như ô nhiễm, chế độ ăn, tâm lý thai phụ… làm tăng nguy cơ” – PGS Lan Anh phân tích.
Làm gì để không lặp lại bi kịch?
“Chúng ta luôn xem con cái là tài sản quý giá nhất. Vậy thì tại sao lại không dành thời gian để tìm hiểu, chuẩn bị cho hành trình làm cha mẹ bằng sự hiểu biết?” – PGS.TS Lương Thị Lan Anh bày tỏ quan điểm.
Để giảm thiểu nguy cơ sinh con mắc bệnh lý di truyền, PGS.TS Lương Thị Lan Anh nhấn mạnh rằng các cặp vợ chồng nên chuẩn bị hành trang sức khỏe thật đầy đủ trước khi mang thai, bắt đầu từ ba nhóm kiểm tra cơ bản và quan trọng sau:
Trước hết, việc khám sức khỏe tổng quát trước khi mang thai giúp phát hiện kịp thời các bệnh lý mạn tính như tiểu đường, tim mạch, lupus… vốn có thể ảnh hưởng trực tiếp đến thai kỳ nếu không được kiểm soát. Khi cơ thể người mẹ được theo dõi, điều chỉnh và điều trị ổn định trước khi thụ thai, khả năng sinh ra một đứa trẻ khỏe mạnh sẽ được nâng lên đáng kể.
Tiếp theo, cả nam và nữ đều cần khám sức khỏe sinh sản – một bước kiểm tra tưởng chừng đơn giản nhưng lại có vai trò quan trọng trong việc phát hiện sớm những bất thường như tinh trùng yếu, buồng trứng đa nang, tắc vòi trứng hoặc dị tật tử cung. Việc này không chỉ giúp các cặp đôi tránh được nguy cơ vô sinh, hiếm muộn mà còn hạn chế những can thiệp y tế tốn kém, không cần thiết trong quá trình điều trị sau này.

Cuối cùng, nhưng không kém phần quan trọng, là bước khám và tầm soát di truyền – yếu tố then chốt trong việc phát hiện sớm nguy cơ di truyền gen bệnh cho con cái.
“Chúng tôi đặc biệt khuyến cáo các cặp đôi nên xét nghiệm Thalassemia – tan máu bẩm sinh – vì đây là bệnh rất phổ biến trong cộng đồng. Ngoài ra, nếu có điều kiện, nên xét nghiệm thêm các gen bệnh lặn khác như G6PD, SMA, rối loạn chuyển hóa... để chủ động phòng ngừa” – PGS.TS Lương Thị Lan Anh chia sẻ.
Các xét nghiệm này hiện có thể thực hiện linh hoạt: trước hôn nhân, trước khi mang thai hoặc ngay trong thai kỳ. Nhờ sự phát triển nhanh chóng của công nghệ y học, giá thành xét nghiệm ngày càng dễ tiếp cận hơn, mở ra cơ hội cho nhiều cặp vợ chồng được tiếp cận và lựa chọn những phương án sinh con an toàn, có trách nhiệm hơn với thế hệ tương lai.








